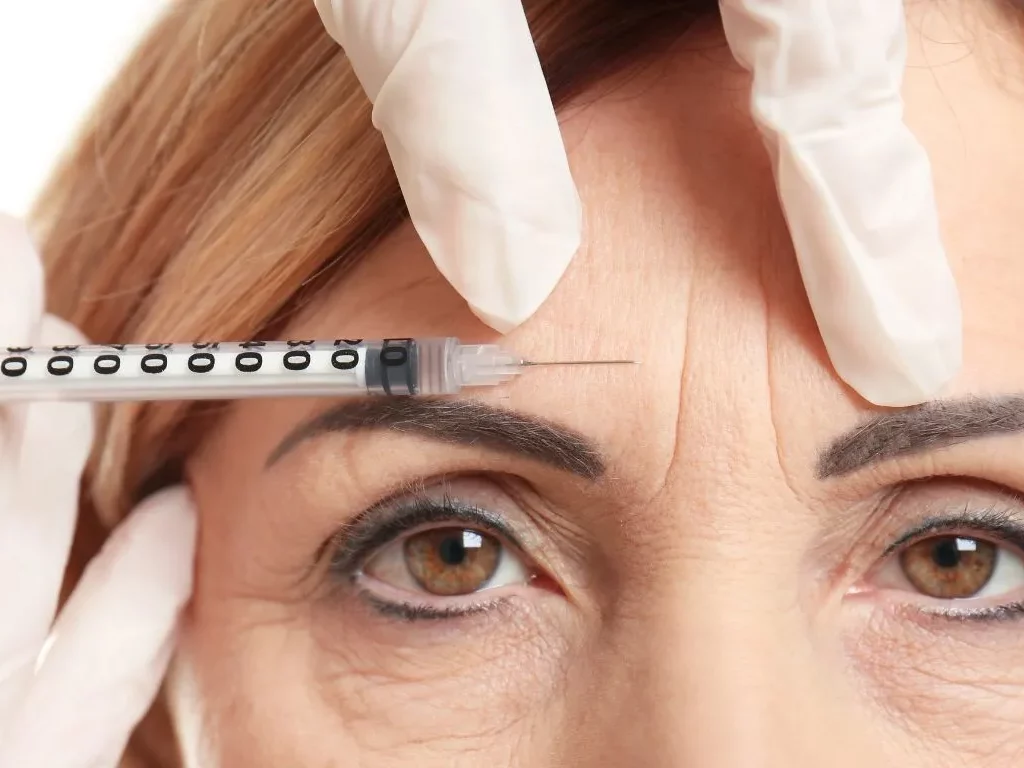
حقن محفزات الجلد هي علاجات تستخدم لتحفيز إنتاج الكولاجين والإيلاستين في البشرة، مما يساعد على تحسين مرونة الجلد ومظهره العام. غالبًا ما تحتوي هذه الحقن على مكونات مثل حمض الهيالورونيك أو حمض البوليلاكتيك وغيره، وتُستخدم لتقليل التجاعيد، وملء الخطوط الدقيقة، وتحسين مظهر الجلد. تُعتبر هذه العلاجات غير جراحية، مما يجعلها خيارًا شائعًا لمن يبحثون عن تحسين مظهر بشرتهم دون الحاجة إلى عمليات جراحية.
مميزات حقن محفزات الجلد
تتميز حقن محفزات الكولاجين بما يلي:
- تحفيز إنتاج الكولاجين: تعمل على تعزيز إنتاج الكولاجين الطبيعي في البشرة، مما يحسن من مرونتها ومظهرها.
- تقليل التجاعيد والترهلات: تساعد في تقليل التجاعيد والخطوط الدقيقة والترهلات، مما يمنح الوجه مظهرًا أكثر شبابًا.
- نتائج طبيعية: توفر نتائج طبيعية، حيث لا تعطي مظهرًا صناعيًا مثل بعض العلاجات الأخرى.
- إجراء غير جراحي: تعتبر إجراءً غير جراحي، مما يعني تقليل المخاطر والوقت المستغرق في التعافي.
- تحسين مظهر البشرة: تعزز من مظهر البشرة بشكل عام، مما يساهم في توحيد اللون وتحسين ملمس الجلد.
- فترة تأثير طويلة: تستمر نتائجها لعدة أشهر، مما يجعلها خيارًا اقتصاديًا على المدى الطويل مقارنةً بالعلاجات المؤقتة.
تعد هذه الحقن خيارًا شائعًا للأشخاص الذين يرغبون في تحسين مظهر بشرتهم بشكل غير جراحي.
نصائح قبل حقن محفزات الجلد
حقن محفزات الجلد تتطلب عناية خاصة، لذا ينبغي أن تكون البشرة نظيفة تتضمن التوصيات التي ينبغي اتباعها قبل جلسات الحقن:
- حماية البشرة من أشعة الشمس، إذ ينبغي محاولة تجنب التعرض لأشعة الشمس المباشرة قبل إجراء الحقن واستخدام كريم واقٍ للشمس.
- من المهم عدم الخضوع لأي علاجات بالليزر قبل جلسة تحفيز الكولاجين.
- عدم إزالة الشعر بالشمع.
- إزالة الماكياج، حيثُ ينبغي تنظيف الوجه وإزالة جميع مستحضرات التجميل قبل الجلسة.
- لا يُسمح بإجراء أي تقشير للبشرة قبل حقن الكولاجين.
كيفية إجراء حقن محفزات الجلد
تستغرق عملية الحقن حوالي 30-60 دقيقة لكل جلسة. حيثُ يستخدم الطبيب أداة تشبه القلم تحتوي على عدد من الإبر الدقيقة، حيث تقوم هذه الإبر بإحداث وخزات في الطبقات العليا من الجلد. يؤدي ذلك إلى دفع الدم نحو السطح، مما يحفز الجسم على زيادة إنتاج الكولاجين والإيلاستين، وهما العنصران الأساسيان لمظهر بشرة شابة.
على الرغم من أن الإجراء يُعتبر غير مؤلم، إلا أن بعض الأفراد يفضلون استخدام كريم مخدر لتخفيف إحساس الوخز خلال العملية.
اقرأ أيضًا: أفضل روتين للتعامل مع البشرة الحساسة
ما بعد جلسة العلاج
بعد إجراء الحقن، قد تظهر بعض الكدمات أو التورمات على البشرة، ولكنها تختفي تدريجياً. ستلاحظين تحسناً في نضارة ومرونة بشرتك. يقدم الطبيب بعض النصائح التي يجب اتباعها، ومنها:
- تجنب لمس المنطقة المعالجة: يُنصح بعدم لمس المنطقة التي تم علاجها لمدة 24 ساعة بعد الحقن، لتفادي نقل العدوى أو التأثير على توزيع المادة المحقونة.
- تجنب مستحضرات التجميل: يُفضل عدم استخدام أي مساحيق تجميل لمدة 24 ساعة بعد العملية.
- تجنب الأنشطة البدنية الشاقة: يجب الابتعاد عن الأنشطة التي تتطلب مجهوداً بدنياً كبيراً لفترة بعد الحقن.
- شرب الماء بكميات كافية: من المهم تناول كميات وفيرة من الماء للحفاظ على رطوبة بشرتك.
- استخدام الكمادات: يمكنك استخدام كمادات الماء البارد لتخفيف أي كدمات أو تورمات قد تظهر.
عدد جلسات الحقن المطلوبة
تتفاوت عدد الجلسات المطلوبة من شخص لآخر، حسب طبيعة العلاج المطلوب ومدى الضرر الذي يتم معالجته واستجابة البشرة. بشكل عام، قد يحتاج المريض من جلستين إلى 5 جلسات لتحقيق النتائج المرجوة.
متى تظهر نتائج حقن محفزات الجلد؟
تبدأ النتائج بالظهور عادًة بعد أربعة أسابيع من الجلسة الأولى، وتظهر أفضل النتائج بعد الجلسة الثانية.
المراجع:
- Collagen Injections | Bio Stimulating Injectables from Medaesthetics – Cosmetic Skin Clinic. (n.d.). MedAesthetics – Award Winning Boutique Cosmetic Clinics. https://www.medaesthetics.com.au/cosmetic-injectables/bio-stimulatory-fillers/
- Collagen stimulation in the skin – Victorian Cosmetic Institute. (2024, September 25). Victorian Cosmetic Institute. https://www.thevictoriancosmeticinstitute.com.au/detail/how-to-stimulate-collagen-production-in-the-skin/#:~:text